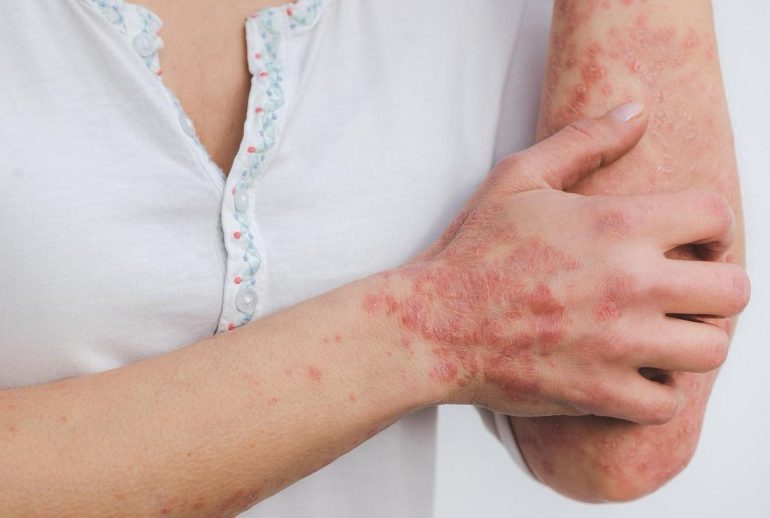
پسوریازیس یک بیماری پوستی مزمن است که سیستم ایمنی بدن را تحت تاثیر قرار میدهد و باعث رشد غیرطبیعی سلولهای پوستی میشود. این بیماری معمولاً به صورت ضایعات پوستی قرمز و پوستهپوسته شده ظاهر میشود و میتواند در هر نقطهای از بدن ایجاد شود، اگرچه نواحی مانند پوست سر، آرنجها، زانوها و کمر به طور شایعتری درگیر میشوند. پسوریازیس یک اختلال خودایمنی است، به این معنی که سیستم ایمنی بدن به اشتباه به سلولهای سالم پوست حمله کرده و باعث التهاب و تکثیر سریع سلولها میشود. پسوریازیس غیر واگیردار است. این بدان معناست که این بیماری نمیتواند از طریق تماس فیزیکی با فرد مبتلا، یا از طریق هوا، قطرات تنفسی یا وسایل مشترک به دیگران منتقل شود. در این مقاله، به طور کامل به این بیماری، علل، علائم و عواملی که میتوانند آن را تحریک کنند، خواهیم پرداخت.
انواع مختلف پسوریازیس
پسوریازیس انواع مختلفی دارد که هرکدام ویژگیهای خاص خود را دارند. مهمترین انواع پسوریازیس عبارتند از:
-
پسوریازیس پلاک
رایجترین نوع پسوریازیس است که با ضایعات قرمز و پوستهپوسته مشخص میشود. این ضایعات به طور معمول در نواحی آرنجها، زانوها و پشت بدن ظاهر میشوند.
-
پسوریازیس قطرهای
این نوع از پسوریازیس بیشتر در کودکان و نوجوانان مشاهده میشود و به صورت لکههای کوچک و دایرهای شکل بر روی پوست نمایان میشود. پسوریازیس کودکان میتواند چالشهای زیادی به همراه داشته باشد. درمان این بیماری هم برای بهبود وضعیت فیزیکی کودک مهم است و هم میتواند به کاهش استرس روانی و افزایش کیفیت زندگی او کمک کند.
-
پسوریازیس معکوس
در این نوع، ضایعات پوستی در مناطقی مانند زیر بغل، کشاله ران و نواحی تناسلی دیده میشود. این نوع پسوریازیس معمولاً در افراد با اضافه وزن بیشتر مشاهده میشود.
-
پسوریازیس اریترودرمیک
این نوع نادر و شدید است که باعث بروز التهاب شدید در سطح پوست شده و میتواند بدن را به شدت تحت تاثیر قرار دهد.
-
پسوریازیس مفصلی
در این نوع، مفاصل بدن، مانند مفاصل انگشتان دست و پا، دچار التهاب میشود و ممکن است منجر به آرتروز پسوریاتیک گردد.
علل و عوامل مؤثر در بروز پسوریازیس
علت دقیق پسوریازیس هنوز به طور کامل شناخته نشده است، اما پژوهشها نشان میدهند که این بیماری نتیجه تعامل پیچیدهای میان ژنتیک و عوامل محیطی است. در این بخش به بررسی علل و عواملی که میتوانند موجب بروز یا تشدید پسوریازیس شوند، میپردازیم.
-
ژنتیک
تحقیقات نشان دادهاند که افرادی که در خانوادهشان سابقه ابتلا به پسوریازیس وجود دارد، احتمال ابتلا به این بیماری بیشتر است. در واقع، وجود چندین ژن خاص در DNA فرد میتواند باعث افزایش احتمال ابتلا به پسوریازیس شود.
-
سیستم ایمنی بدن
در افراد مبتلا به پسوریازیس، سیستم ایمنی بدن به اشتباه به سلولهای پوستی حمله میکند و باعث رشد غیرطبیعی این سلولها میشود. این حملات باعث بروز التهاب در سطح پوست و تشکیل پلاکهای پوستی میگردد.
-
عوامل محیطی
عواملی مانند عفونتها (به ویژه عفونتهای ویروسی مانند گلودرد استرپتوکوکی)، آسیبهای پوستی، استرس، و مصرف برخی داروها میتوانند باعث بروز یا تشدید پسوریازیس شوند. بهویژه، استرس میتواند یکی از مهمترین عوامل تشدید بیماری باشد.
-
هورمونها
تغییرات هورمونی مانند دوران بارداری، یائسگی یا آغاز دوران بلوغ میتوانند بر شدت پسوریازیس تاثیر بگذارند. در برخی از زنان، تغییرات هورمونی پس از زایمان باعث تشدید علائم این بیماری میشود.
-
سبک زندگی
مصرف الکل، سیگار کشیدن، و داشتن رژیم غذایی ناسالم میتوانند به تشدید بیماری کمک کنند. در عوض، ورزش منظم و تغذیه سالم میتوانند علائم بیماری را کاهش دهند.
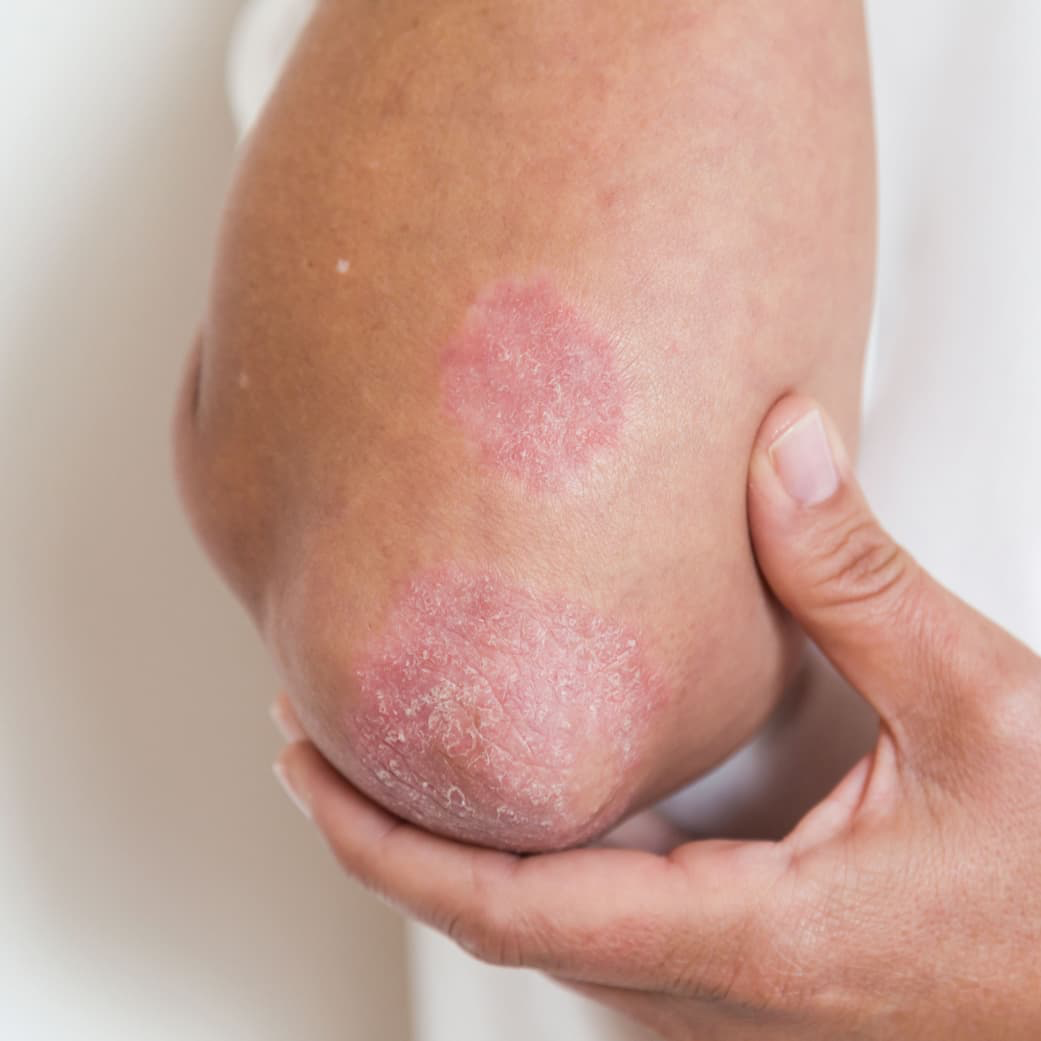
علائم پسوریازیس
علائم پسوریازیس میتواند از فردی به فرد دیگر متفاوت باشد، اما به طور کلی این بیماری با علائم مشخصی همراه است که شامل موارد زیر میشود:
-
ضایعات پوستی
این ضایعات معمولاً به شکل پلاکهای قرمز و پوستهپوسته در نواحی مختلف بدن ظاهر میشوند. در برخی موارد، پوست ممکن است خشک و ترک خورده شده و حتی خونریزی کند.
-
خارش و درد
بسیاری از افراد مبتلا به پسوریازیس از خارش شدید در نواحی آسیبدیده شکایت دارند. این خارش میتواند موجب تحریک بیشتر و حتی ایجاد زخمهای جدید شود. در برخی افراد، احساس سوزش یا درد در محل ضایعات پوستی نیز گزارش میشود.
-
تغییر در شکل ناخنها
پسوریازیس میتواند ناخنها را نیز تحت تاثیر قرار دهد. در پسوریازیس ناخن، ناخنها ممکن است ضخیم شده، تغییر رنگ دهند و یا دچار فرورفتگیهای ریز شوند.
-
تسریع رشد سلولهای پوستی
یکی از ویژگیهای پسوریازیس، رشد سریع و غیرطبیعی سلولهای پوستی است. در شرایط طبیعی، سلولهای پوست حدود 28 تا 30 روز برای تکمیل چرخه خود زمان میبرند، اما در افراد مبتلا به پسوریازیس، این چرخه تنها 3 تا 4 روز طول میکشد، که باعث تجمع سلولهای مرده و ایجاد پلاکهای پوستی میشود.
-
التهاب مفاصل
در برخی افراد، پسوریازیس میتواند با التهاب مفاصل همراه باشد که به آن “آرتریت پسوریاتیک” گفته میشود. این التهاب باعث درد و تورم در مفاصل، به ویژه در انگشتان دست و پا میشود.
عواملی که میتوانند علائم پسوریازیس را تشدید کنند
عوامل مختلفی میتوانند باعث بدتر شدن علائم پسوریازیس شوند. این عوامل میتوانند به صورت مستقیم یا غیرمستقیم بر سیستم ایمنی و پوست فرد تاثیر بگذارند:
-
استرس
استرس و اضطراب میتوانند باعث تشدید علائم پسوریازیس شوند. این موضوع نشاندهنده نقش مهم روان در کنترل این بیماری است.
-
آسیبهای پوستی
هرگونه آسیب به پوست، مانند بریدگی، سوختگی، یا حتی واکنشهای آلرژیک میتواند باعث بروز ضایعات جدید پسوریازیس شود. این پدیده به نام “پدیدار شدن کوبنر” شناخته میشود.
-
مصرف داروها
برخی داروها مانند داروهای ضد مالاریا، بتابلوکرها، و داروهای ضد افسردگی میتوانند علائم پسوریازیس را تشدید کنند. در چنین مواردی، پزشک میتواند داروهای جایگزین توصیه کند.
-
عفونتها
عفونتهای ویروسی، بهویژه عفونتهای گلودرد استرپتوکوکی، میتوانند در برخی افراد موجب بروز پسوریازیس یا تشدید علائم آن شوند.
-
تغییرات فصلی
تغییرات فصلی، به ویژه در فصلهای سرد سال، میتوانند باعث تشدید علائم پسوریازیس شوند. سرمای هوا و کاهش تابش نور خورشید ممکن است به بدتر شدن وضعیت پوستی افراد مبتلا کمک کند.
تشخیص پسوریازیس
تشخیص پسوریازیس معمولاً از طریق بررسی تاریخچه پزشکی بیمار و معاینه فیزیکی انجام میشود. پزشک متخصص پوست میتواند با مشاهده علائم پوستی و پرسش در مورد علل احتمالی بروز بیماری، تشخیص اولیه را مطرح کند. با این حال، برای تأیید تشخیص و تعیین نوع دقیق پسوریازیس، ممکن است آزمایشات و بررسیهای بیشتری نیز نیاز باشد.
-
معاینه فیزیکی
اولین قدم در تشخیص پسوریازیس، بررسی دقیق پوست فرد است. پزشک با مشاهده ضایعات پوستی و ویژگیهای خاص آنها میتواند تشخیص دهد که آیا فرد به پسوریازیس مبتلا است یا خیر. در صورتی که ضایعات بهطور معمول قرمز، ضخیم، پوستهپوسته و بدون تغییر رنگ بهبود یابند، احتمالاً پسوریازیس وجود دارد.
-
آزمایشات پوست
در برخی موارد، پزشک ممکن است نمونهای از پوست فرد را برای انجام بیوپسی بگیرد. در این آزمایش، بافت پوست تحت میکروسکوپ بررسی میشود تا علائم خاصی که نشاندهنده پسوریازیس باشد، شناسایی شوند. این آزمایش به ویژه در مواردی که تشخیص قطعی نیاز به تایید داشته باشد، کاربرد دارد.
-
آزمایش خون
اگر پزشک مشکوک به وجود آرتریت پسوریاتیک (التهاب مفاصل مرتبط با پسوریازیس) یا مشکلات سیستمی دیگر باشد، ممکن است آزمایش خون تجویز کند. این آزمایشات میتوانند به تشخیص وضعیت کلی سیستم ایمنی و عملکرد سایر ارگانها کمک کنند.
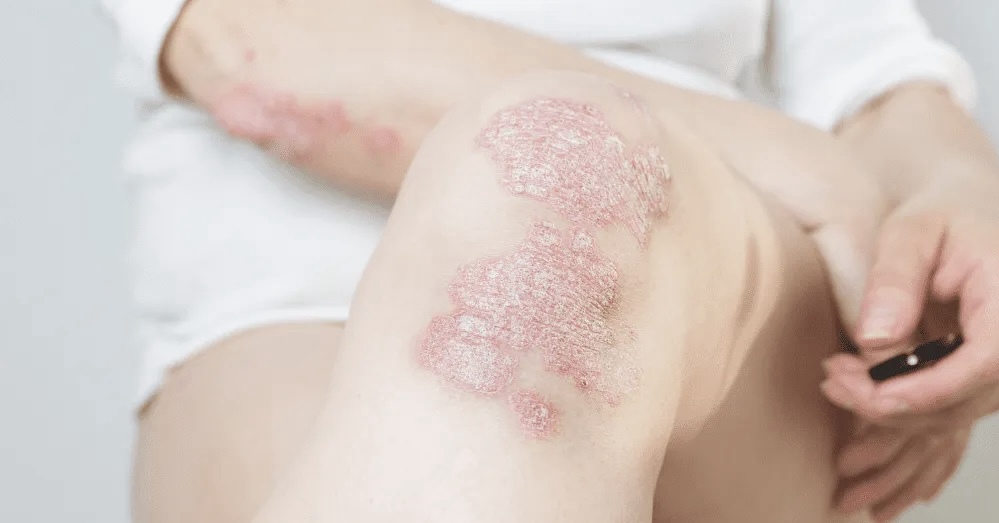
درمان پسوریازیس
درمان پسوریازیس هدف اصلیاش کاهش التهاب، کند کردن رشد سلولهای پوستی و تسکین علائم است. هیچ درمان قطعی برای پسوریازیس وجود ندارد، اما روشهای مختلف درمانی میتوانند به کنترل علائم و پیشگیری از تشدید بیماری کمک کنند. درمانها میتوانند به صورت دارویی، روشهای موضعی، نور درمانی و در موارد شدیدتر، درمانهای سیستمیک باشند.
-
درمانهای موضعی
در مراحل اولیه و در مواردی که بیماری به شدت پیشرفت نکرده باشد، درمانهای موضعی (کرمها و پمادها) بهطور مؤثری میتوانند علائم را کنترل کنند. این درمانها بهطور مستقیم بر روی پوست اثر میگذارند و معمولاً در درمان پسوریازیس پلاک مورد استفاده قرار میگیرند.
-
کورتیکواستروئیدها
این داروها معمولاً به صورت کرم یا پماد برای کاهش التهاب و سرکوب سیستم ایمنی استفاده میشوند. آنها در بسیاری از موارد از جمله در پسوریازیس پوست سر، به سرعت به کاهش قرمزی و خارش کمک میکنند. با این حال، استفاده طولانیمدت از آنها ممکن است باعث نازک شدن پوست و ایجاد عوارض جانبی شود.
-
آنترالین
این ماده یک درمان موضعی است که میتواند رشد سلولهای پوست را کند کند و از ایجاد پلاکهای جدید جلوگیری کند. آنترالین معمولاً برای پسوریازیس پلاک خفیف تا متوسط استفاده میشود.
-
ویتامین D3 و مشتقات آن
محصولات حاوی کلسیتریول (فرم مصنوعی ویتامین D3) میتوانند به کند کردن رشد سلولهای پوستی کمک کرده و علائم پسوریازیس را کاهش دهند. این درمان معمولاً با عوارض کمتری نسبت به کورتیکواستروئیدها همراه است.
-
رزورسینول
این دارو به شکل پماد یا کرم مورد استفاده قرار میگیرد و میتواند به درمان خشکی و پوستهپوسته شدن پوست کمک کند. بهویژه در درمان پسوریازیس شدیدتر مفید است.
-
درمانهای نور درمانی (Phototherapy)
در صورتی که درمانهای موضعی به تنهایی موثر نباشند، نور درمانی یکی از گزینههای درمانی موثر برای پسوریازیس است. نور درمانی به استفاده از اشعه ماوراء بنفش (UV) برای درمان بیماریهای پوستی اشاره دارد.
-
نور UVB
در این روش، پوست فرد بهطور کنترلشده به اشعه UVB تابیده میشود تا التهاب کاهش یابد و رشد سلولهای پوست کند شود. نور درمانی معمولاً در جلسات منظم انجام میشود و ممکن است تا چند هفته طول بکشد تا نتایج آن قابل مشاهده باشد.
-
نور UVA به همراه پسورالن
این نوع درمان معمولاً برای موارد شدید پسوریازیس استفاده میشود. در این روش، فرد ابتدا دارویی به نام پسورالن مصرف میکند و سپس پوست او به نور UVA تابیده میشود. این ترکیب میتواند به شدت مؤثر باشد، اما نیاز به نظارت دقیق دارد.
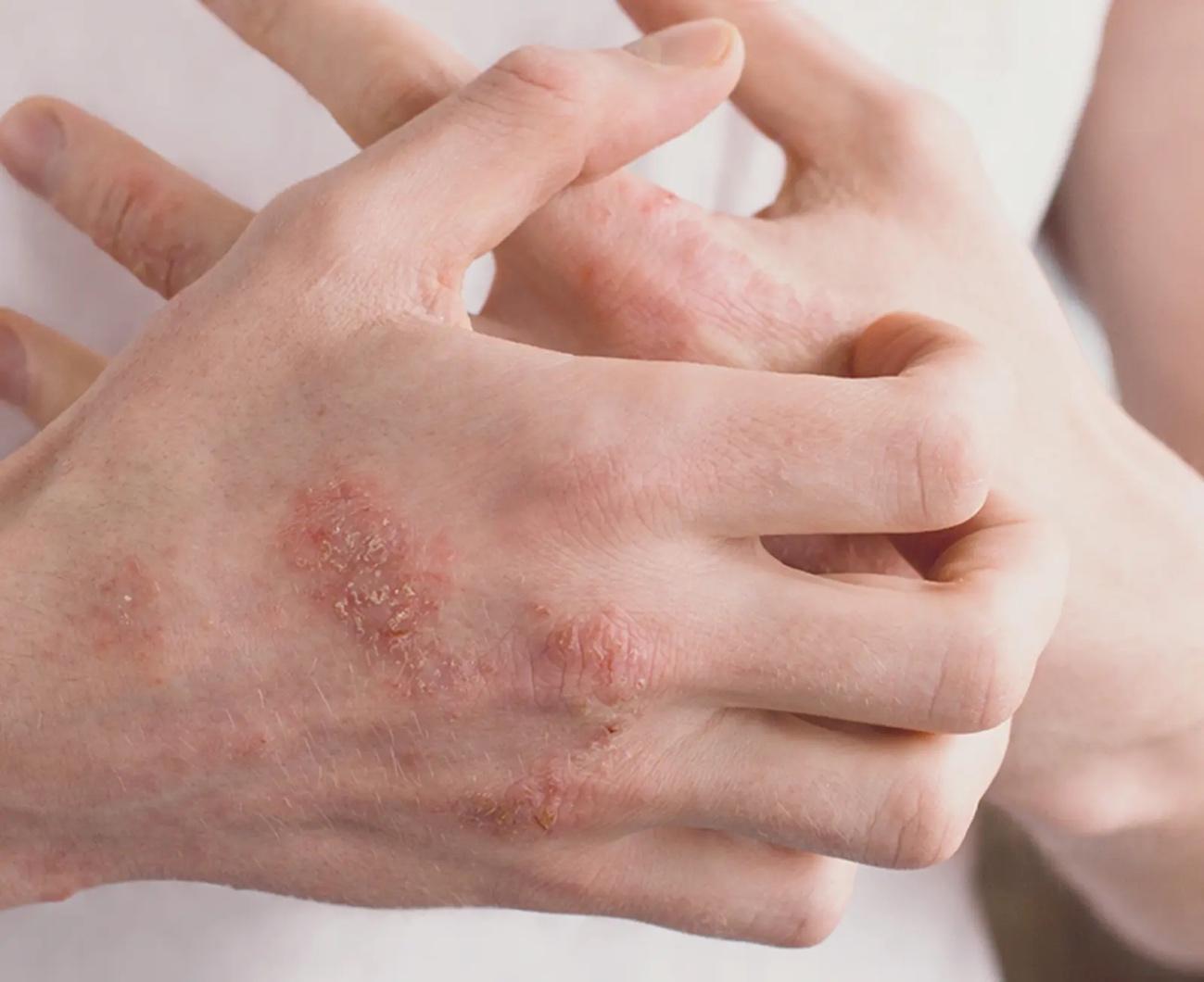
-
درمانهای سیستمیک
در موارد شدید پسوریازیس، بهویژه زمانی که بیماری به مفاصل (آرتریت پسوریاتیک) یا سایر ارگانها گسترش یابد، درمانهای سیستمیک (داروهایی که بر کل بدن تاثیر میگذارند) ضروری میشود. این درمانها میتوانند بهصورت خوراکی یا تزریقی تجویز شوند و معمولاً برای کسانی که سایر درمانها برای آنها کارایی نداشتهاند، مورد استفاده قرار میگیرند. این داروها عبارتند از:
-
متوترکسات
این دارو یک داروی سیستمیک است که به کند کردن رشد سلولهای پوستی کمک میکند و همچنین به کاهش التهاب کمک مینماید. این دارو معمولاً برای درمان پسوریازیس شدید استفاده میشود، اما میتواند عوارض جانبی جدی داشته باشد، بنابراین باید تحت نظارت پزشک مصرف شود.
-
سیکلوسپورین
این دارو برای سرکوب سیستم ایمنی بدن استفاده میشود و میتواند در درمان پسوریازیس شدید مؤثر باشد. با این حال، مصرف طولانیمدت آن ممکن است باعث عوارض جانبی جدی شود.
-
داروهای بیولوژیک
داروهای بیولوژیک بهطور هدفمند سیستم ایمنی بدن را هدف قرار میدهند و به کنترل التهاب و فعالیتهای خودایمنی در پسوریازیس کمک میکنند. این داروها معمولاً بهصورت تزریقی یا وریدی مصرف میشوند و در مواقعی که سایر درمانها جوابگو نباشند، مورد استفاده قرار میگیرند. داروهایی مانند آدالیموماب (Humira) و اینفلیکسیماب (Remicade) از جمله داروهای بیولوژیک هستند که در درمان پسوریازیس مورد استفاده قرار میگیرند.
-
توفاسیتینیب
این داروی خوراکی جدید برای درمان پسوریازیس استفاده میشود و بهویژه برای افرادی که به درمانهای دیگر پاسخ ندادهاند، مؤثر است. این دارو با مهار برخی از آنزیمها در سیستم ایمنی بدن، به کاهش التهاب و بهبود علائم کمک میکند.
-
روشهای مکمل و تغییرات سبک زندگی
در کنار درمانهای پزشکی، برخی روشهای مکمل و تغییرات در سبک زندگی نیز میتوانند به کنترل پسوریازیس کمک کنند. این روشها عبارتند از:
-
رژیم غذایی سالم
تغذیه مناسب، بهویژه مصرف مواد غذایی ضد التهاب مانند ماهیهای چرب، میوهها و سبزیجات، میتواند به کاهش التهاب و بهبود وضعیت پوستی کمک کند. در مقابل، مصرف الکل و غذاهای پرچرب میتواند علائم پسوریازیس را تشدید کند.
-
مدیریت استرس
چون استرس میتواند به شدت علائم پسوریازیس را تشدید کند، تکنیکهای مدیریت استرس مانند یوگا، مدیتیشن، و تنفس عمیق میتوانند کمککننده باشند.
-
رعایت بهداشت پوست
استفاده از مرطوبکنندهها، اجتناب از حمامهای داغ و خشک کردن پوست با دقت میتواند به جلوگیری از تشدید علائم کمک کند.
نتیجهگیری
پسوریازیس یک بیماری پوستی مزمن و پیچیده است که بر اثر اختلال در سیستم ایمنی بدن ایجاد میشود و علائمی همچون ضایعات قرمز و پوستهپوسته بر سطح پوست بروز میدهد. این بیماری میتواند به اشکال مختلفی مانند پسوریازیس پلاک، قطرهای و مفصلی ظاهر شود و علائم آن بسته به نوع بیماری و شرایط فرد متفاوت است. تشخیص صحیح و درمان به موقع این بیماری از اهمیت زیادی برخوردار است و به طور معمول از طریق معاینه فیزیکی، آزمایشهای خون و بیوپسی انجام میشود. درمانهای موجود شامل داروهای موضعی، نور درمانی و درمانهای سیستمیک است که بسته به شدت بیماری انتخاب میشوند. همچنین، تغییرات سبک زندگی مانند تغذیه سالم و مدیریت استرس نقش مهمی در کنترل بیماری دارند. با رویکرد صحیح درمانی و مراقبتهای لازم، افراد مبتلا میتوانند علائم خود را مدیریت کرده و کیفیت زندگیشان را بهبود بخشند.