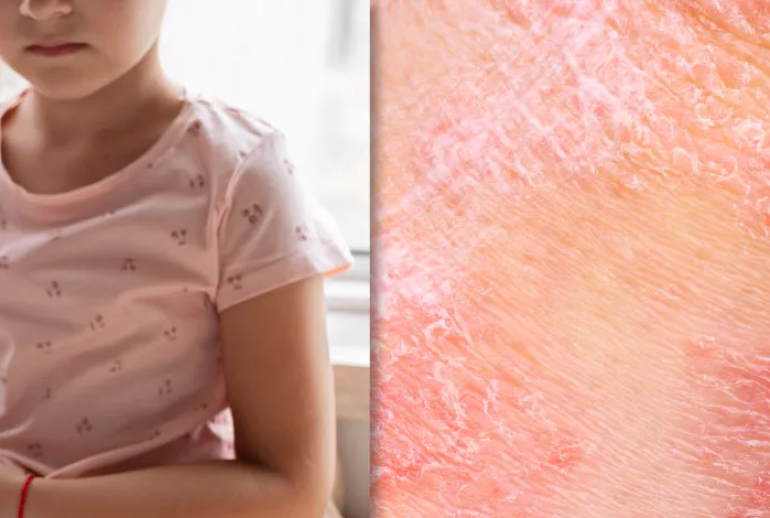
پسوریازیس یک بیماری خودایمنی است که معمولاً در بزرگسالان دیده میشود، اما ممکن است کودکان را نیز درگیر کند. این بیماری باعث بروز لکهها و پلاکهای قرمز و فلسدار روی پوست میشود که ناشی از رشد سریع و غیرطبیعی سلولهای پوستی است. اگرچه پسوریازیس بیشتر در بزرگسالان رخ میدهد، ولی در برخی از کودکان هم ممکن است علائم آن ظاهر شود. این شرایط میتواند برای کودک و خانوادهاش چالشبرانگیز باشد و تأثیر زیادی بر کیفیت زندگی آنها بگذارد. در این مقاله، به بررسی علل و علائم پسوریازیس در کودکان خواهیم پرداخت و راهکارهایی برای مدیریت بهتر آن ارائه خواهیم کرد.
پسوریازیس چیست؟
پسوریازیس یک اختلال مزمن است که باعث تغییر در روند رشد سلولهای پوستی میشود. در حالت طبیعی، سلولهای پوستی طی یک چرخه ۲۸ تا ۳۰ روزه جایگزین میشوند. اما در پسوریازیس، این چرخه به شدت تسریع میشود و سلولهای جدید پوست به سرعت به سطح میآیند، پیش از اینکه سلولهای قدیمی به طور کامل از بین بروند. این رشد سریع منجر به تجمع سلولهای پوستی میشود که به صورت پلاکهای فلسدار و قرمز ظاهر میگردند.
انواع پسوریازیس در کودکان
پسوریازیس انواع مختلفی دارد که ممکن است در کودکان به شکلهای مختلفی بروز پیدا کند. در میان این انواع، میتوان به موارد زیر اشاره کرد:
-
پسوریازیس پلاکی
این نوع از پسوریازیس بیشتر شایع است و پلاکهای قرمز با فلسهای نقرهای رنگ ایجاد میشود. این پلاکها ممکن است در نواحی مختلف بدن، به ویژه آرنجها، زانوها و کف دستها و پاها ظاهر شوند.
-
پسوریازیس قطرهای
این نوع بیشتر در کودکان دیده میشود و به شکل لکههای کوچک و دایرهای شکل است که ممکن است پس از عفونتهای ویروسی، به ویژه عفونتهای گلو، بروز کند.
-
پسوریازیس معکوس
این نوع در مناطقی از پوست که در معرض چین و چروکها قرار دارند (مثل زیر بغل و کشاله ران) دیده میشود و بیشتر با پلاکهای صاف و قرمز که فاقد فلس هستند، ظاهر میشود.
-
پسوریازیس pustular
این نوع نادرتر است و با تشکیل پوستههای سفید و پر از چرک همراه است. این نوع پسوریازیس میتواند باعث ایجاد ناراحتی و درد شدید شود.
علت پسوریازیس در کودکان
علت دقیق پسوریازیس در کودکان هنوز کاملاً مشخص نیست، اما عوامل ژنتیکی و محیطی میتوانند نقش مهمی در بروز این بیماری داشته باشند. در این بخش، به بررسی این عوامل خواهیم پرداخت.
-
عوامل ژنتیکی
یکی از مهمترین علل بروز پسوریازیس در کودکان، پیشینه خانوادگی و عوامل ژنتیکی است. اگر یکی از والدین یا حتی پدربزرگها و مادربزرگها مبتلا به پسوریازیس باشند، احتمال بروز این بیماری در کودک افزایش مییابد. پژوهشها نشان میدهند که بیش از ۳۰ درصد از کودکان مبتلا به پسوریازیس، سابقه خانوادگی ابتلا به این بیماری را دارند. در واقع، پسوریازیس معمولاً در افرادی که دارای سابقه خانوادگی ابتلا به بیماریهای خودایمنی هستند، بیشتر دیده میشود.
-
عوامل محیطی
عوامل محیطی میتوانند به تحریک بروز پسوریازیس در کودکان کمک کنند. این عوامل عبارتند از:
- عفونتهای ویروسی یا باکتریایی: عفونتهای گلو، به ویژه به دلیل استرپتوکوک، میتوانند عامل بروز پسوریازیس در کودکان شوند. این نوع از پسوریازیس، به نام پسوریازیس قطرهای، معمولاً پس از عفونت گلو ظاهر میشود.
- آسیبهای پوستی: آسیبهایی مانند خراشیدگی یا بریدگی میتوانند در تحریک و شروع پسوریازیس در پوست حساس کودک نقش داشته باشند. این پدیده به نام “پدیدۀ کوبنر” شناخته میشود.
- استرس: استرس فیزیکی یا روانی میتواند به شدت وضعیت پسوریازیس را در کودکان بدتر کند. استرس میتواند سیستم ایمنی را تحریک کرده و موجب تشدید علائم این بیماری شود.
- تغییرات هورمونی: در برخی از کودکان، تغییرات هورمونی میتواند عامل بروز پسوریازیس باشد. این تغییرات ممکن است در دوران بلوغ یا در نتیجه مشکلات هورمونی دیگر ایجاد شوند.
-
سیستم ایمنی بدن
پسوریازیس یک بیماری خودایمنی است که در آن سیستم ایمنی بدن به طور غیرعادی فعال میشود و به سلولهای سالم پوست حمله میکند. در نتیجه، سلولهای پوستی به طور غیر طبیعی و سریع تقسیم میشوند و پلاکهای پوستی ایجاد میکنند. این مشکل میتواند با عواملی مانند عفونتها، استرس، یا عوامل محیطی تشدید شود.
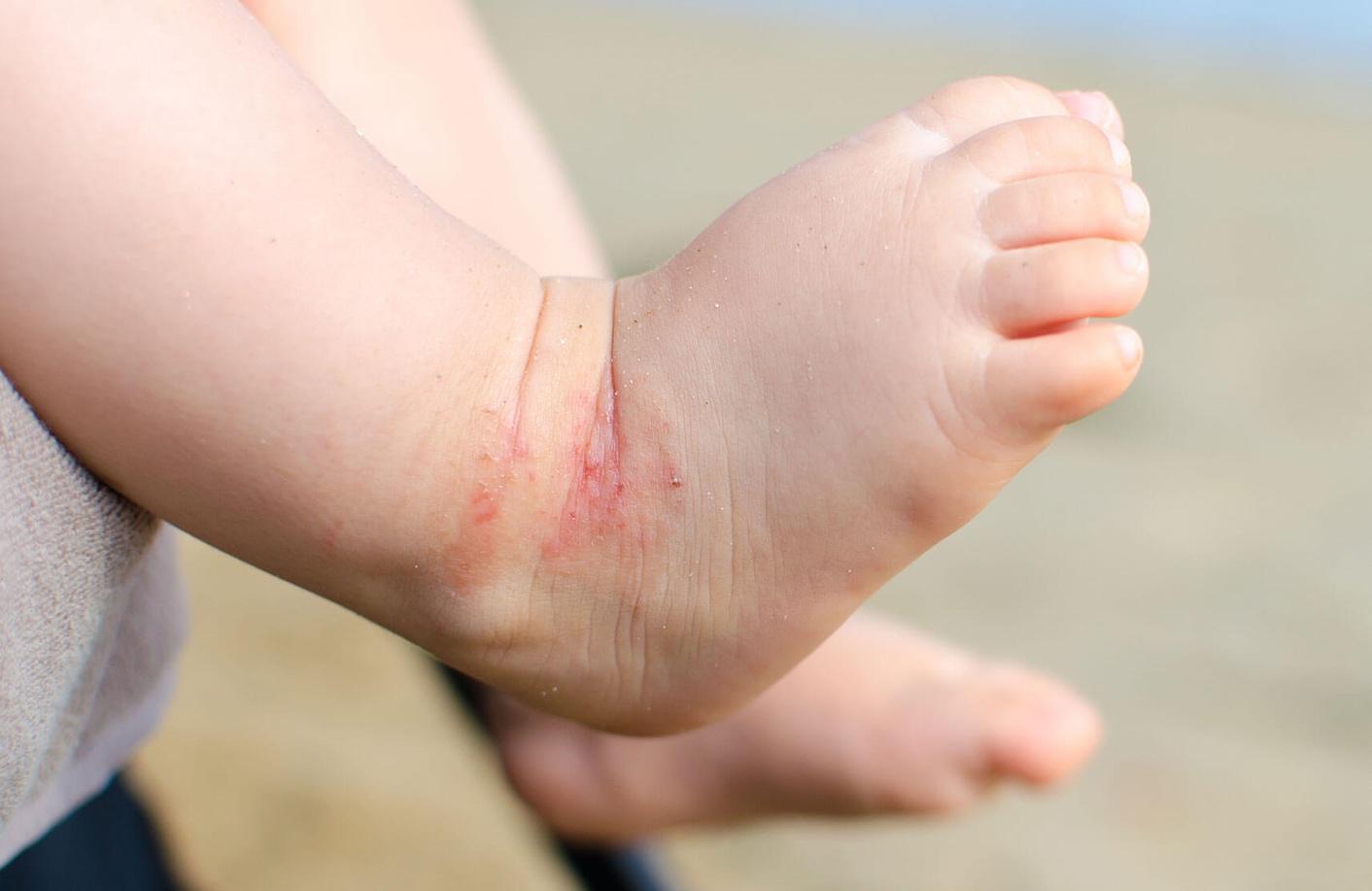
علائم پسوریازیس در کودکان
پسوریازیس در کودکان میتواند با علائم متنوعی بروز کند که بسته به نوع بیماری و سن کودک متفاوت است. این علائم معمولاً به شرح زیر هستند:
-
پلاکهای قرمز و فلسدار
یکی از شایعترین علائم پسوریازیس در کودکان، ایجاد پلاکهای قرمز و فلسدار بر روی پوست است. این پلاکها ممکن است دردناک و خارشدار باشند.
-
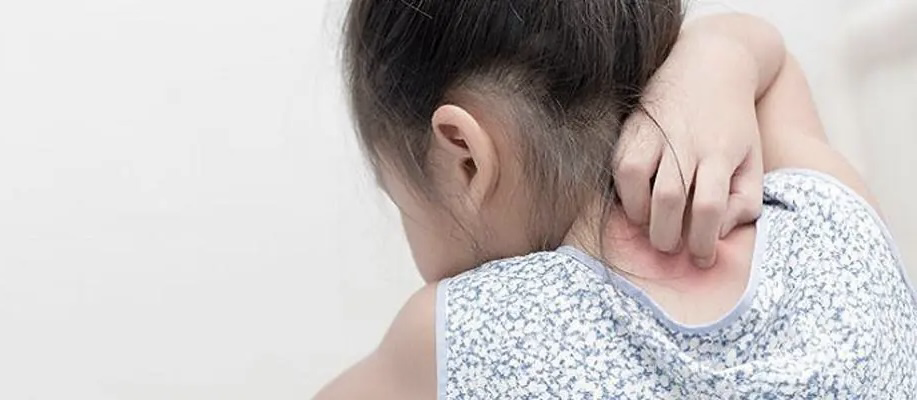
خارش و سوزش
بسیاری از کودکان مبتلا به پسوریازیس دچار خارش و سوزش در نواحی آسیبدیده میشوند که میتواند آزاردهنده باشد.
-
شکستن پوست و خونریزی
در بعضی از موارد، پلاکها میتوانند به راحتی شکسته شوند و باعث خونریزی شوند. این میتواند منجر به عفونتهای ثانویه نیز گردد.
-
تغییر در ناخنها
پسوریازیس ممکن است ناخنهای کودک را نیز تحت تأثیر قرار دهد. این تغییرات شامل فرورفتگیها، تغییر رنگ، و شکافهای روی ناخنها است.
-
تورم مفاصل
در برخی از کودکان مبتلا به پسوریازیس، التهاب در مفاصل یا به اصطلاح “پسوریازیس مفصلی” رخ میدهد که میتواند باعث درد و محدودیت در حرکت شود.
تشخیص پسوریازیس در کودکان
تشخیص پسوریازیس در کودکان عمدتاً از طریق معاینه بالینی و ارزیابی علائم ظاهری پوست صورت میگیرد. پزشک متخصص پوست با دقت به بررسی پلاکها و زخمهای قرمز و فلسدار موجود در پوست کودک پرداخته و همچنین تاریخچه پزشکی و خانوادگی بیمار را مورد بررسی قرار میدهد. اگرچه این بیماری معمولاً با توجه به علائم ظاهری قابل تشخیص است، اما در برخی موارد، برای اطمینان بیشتر و بررسی دقیقتر شدت بیماری، پزشک ممکن است آزمایشهای تکمیلی نظیر نمونهبرداری از پوست (بیوپسی) را تجویز کند. این آزمایشها کمک میکنند تا به طور دقیقتری نوع پسوریازیس و سایر مشکلات پوستی احتمالی مشخص شود. تشخیص زودهنگام پسوریازیس در کودکان اهمیت زیادی دارد تا درمان مناسب و بهموقع آغاز شود.
درمان پسوریازیس در کودکان
پسوریازیس، به عنوان یک بیماری مزمن و خودایمنی، میتواند برای کودکان چالشهای زیادی به همراه داشته باشد. درمان این بیماری نه تنها برای بهبود وضعیت فیزیکی کودک مهم است، بلکه میتواند به کاهش استرس روانی و افزایش کیفیت زندگی او کمک کند. به دلیل پیچیدگیهای این بیماری و تأثیرات متعدد آن بر پوست، سیستم ایمنی و حتی روان کودک، درمان پسوریازیس نیازمند رویکردی جامع و چندجانبه است. در این مقاله، به بررسی روشهای مختلف درمان پسوریازیس در کودکان، از درمانهای موضعی گرفته تا درمانهای سیستمیک و جدیدترین دستاوردهای علمی در این حوزه پرداخته میشود.
-
درمانهای موضعی پسوریازیس در کودکان
در بسیاری از موارد، درمانهای موضعی برای کاهش التهاب و تسکین علائم پسوریازیس در کودکان مؤثر است. این درمانها معمولاً به صورت کرمها، پمادها، یا ژلهایی هستند که مستقیماً بر روی نواحی آسیبدیده پوست اعمال میشوند.
-
کورتیکواستروئیدها
کورتیکواستروئیدها از پرکاربردترین درمانهای موضعی برای پسوریازیس هستند. این داروها با کاهش التهاب و سرکوب سیستم ایمنی، میتوانند به کنترل علائم بیماری کمک کنند. در درمان پسوریازیس کودکان، معمولاً از کورتیکواستروئیدهای با قدرت ملایمتر استفاده میشود تا عوارض جانبی کمتری داشته باشند. مهم است که کورتیکواستروئیدها تنها تحت نظر پزشک مصرف شوند، زیرا استفاده طولانیمدت از این داروها میتواند باعث نازک شدن پوست و سایر مشکلات شود.
-
آنالوگهای ویتامین D
آنالوگهای ویتامین D مانند کلسیتریول که بهطور خاص برای درمان پسوریازیس طراحی شدهاند. این داروها به کاهش تولید سلولهای پوستی اضافی کمک میکنند و التهاب را کاهش میدهند. این درمانها میتوانند بهویژه در موارد پسوریازیس پلاکی مؤثر باشند و در کنار کورتیکواستروئیدها برای افزایش اثربخشی درمان استفاده شوند.
-
روغنها و کرمهای گیاهی
درمانهای طبیعی و گیاهی نیز در برخی از موارد برای کاهش علائم پسوریازیس مورد استفاده قرار میگیرند. استفاده از کرمها و روغنهایی که از مواد طبیعی مانند آلوئهورا، زیتون، و روغن نارگیل ساخته شدهاند، میتواند به تسکین خارش و خشکی پوست کمک کند. این درمانها معمولاً به عنوان درمانهای کمکی در کنار درمانهای اصلی استفاده میشوند.
-
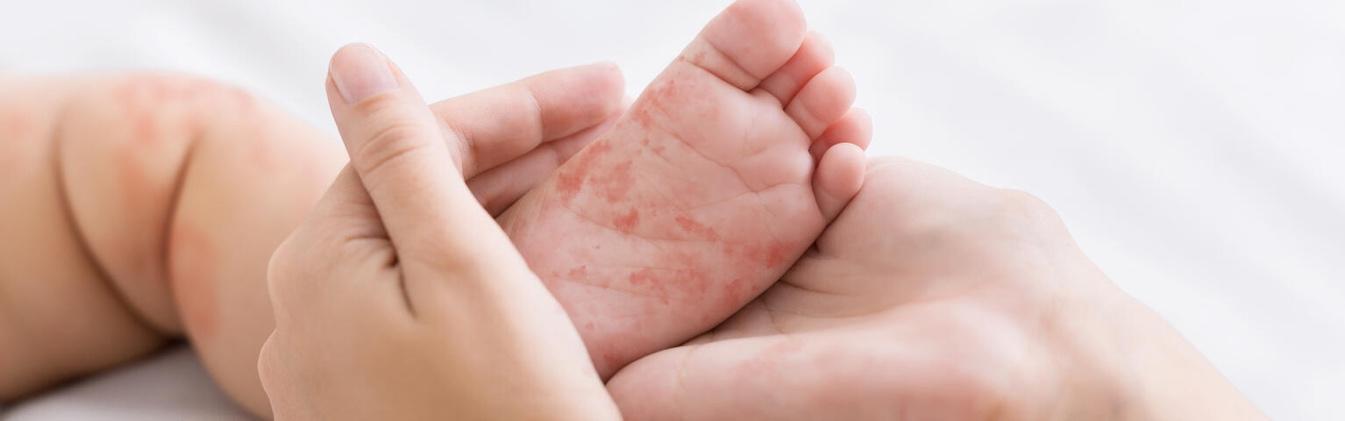
درمانهای مرطوبکننده
یکی از مهمترین بخشهای درمان پسوریازیس در کودکان، استفاده از کرمها و لوسیونهای مرطوبکننده است. پوست خشک میتواند علائم پسوریازیس را تشدید کند، بنابراین مرطوب نگه داشتن پوست کودک بسیار اهمیت دارد. مرطوبکنندهها با ایجاد یک لایه محافظ روی پوست، از تبخیر رطوبت جلوگیری کرده و به کاهش خشکی و ترکخوردگی پوست کمک میکنند.
-
درمانهای نوری (فتوتراپی)
فتوتراپی یکی از روشهای مؤثر در درمان پسوریازیس در کودکان است که در موارد متوسط تا شدید بیماری به کار میرود. این درمان به تاباندن نور فرابنفش به پوست کودک گفته میشود.
-
نور UVB
در درمان با نور UVB، از نور فرابنفش نوع B (UVB) برای کاهش التهاب و کنترل رشد سلولهای پوستی استفاده میشود. این روش به ویژه در موارد پسوریازیس مقاوم به درمانهای موضعی مؤثر است. درمان با نور UVB باید تحت نظر پزشک و با دقت انجام شود تا از آسیبهای احتمالی پوستی جلوگیری شود.
-
نور PUVA
در این روش، ترکیبی از نور UVA و یک داروی خاص به نام پسورالن استفاده میشود. داروی پسورالن موجب حساسیت پوست به نور میشود و تابش نور UVA به کاهش علائم پسوریازیس کمک میکند. این درمان بیشتر در مواردی که نور UVB به تنهایی مؤثر نیست، به کار میرود.
-
درمانهای سیستمیک پسوریازیس
در موارد شدید پسوریازیس که درمانهای موضعی و فتوتراپی مؤثر نباشند، درمانهای سیستمیک مورد استفاده قرار میگیرند. این درمانها بهطور معمول داروهایی هستند که به صورت خوراکی یا تزریقی مصرف میشوند و بر سیستم ایمنی بدن تأثیر میگذارند.
-
داروهای ایمونولوژیک
داروهای ایمونولوژیک بهطور خاص بر سیستم ایمنی بدن تأثیر میگذارند و فعالیتهای ایمنی بدن را تنظیم میکنند. برخی از این داروها، مانند داروهای مهارکننده TNF آلفا، میتوانند به کاهش التهاب و فعالیت بیش از حد سیستم ایمنی کمک کنند. این درمانها بهویژه در موارد شدید پسوریازیس مفصلی یا پسوریازیس مقاوم به درمانهای دیگر مؤثر هستند.
-
داروهای متوترکسات
متوترکسات یک داروی شیمی درمانی است که میتواند رشد سلولهای پوستی را کند کرده و التهاب را کاهش دهد. این دارو معمولاً در صورت شکست درمانهای موضعی و فتوتراپی به کار میرود. استفاده از متوترکسات نیازمند نظارت دقیق پزشک است، زیرا ممکن است عوارض جانبی مختلفی به همراه داشته باشد، از جمله آسیب به کبد و کاهش تعداد سلولهای خونی.
-
داروهای سیکلوسپورین
سیکلوسپورین یک داروی سرکوبکننده سیستم ایمنی است که در برخی موارد برای درمان پسوریازیس شدید تجویز میشود. این دارو میتواند به کاهش التهاب و فعالیت غیرعادی سیستم ایمنی کمک کند، اما به دلیل احتمال بروز عوارض جانبی مانند فشار خون بالا و مشکلات کلیوی، باید تحت نظارت دقیق پزشک مصرف شود.
-
درمانهای جدید و نوین
در سالهای اخیر، درمانهای جدید و نوآورانهای برای پسوریازیس معرفی شده است که به درمانهای سیستمیک و موضعی افزوده شدهاند.
-
درمانهای بیولوژیک
داروهای بیولوژیک یکی از جدیدترین درمانهای پسوریازیس هستند که بهطور خاص به مهار مسیرهای خاص سیستم ایمنی پرداخته و به کاهش علائم بیماری کمک میکنند. این داروها معمولاً برای درمان موارد شدید یا مقاوم به درمانهای دیگر تجویز میشوند. داروهای بیولوژیک به صورت تزریقی یا وریدی مصرف میشوند و بهویژه در کودکان مبتلا به پسوریازیس که دیگر درمانها برایشان مؤثر نبوده، میتوانند نتایج خوبی به همراه داشته باشند.
-
درمانهای مبتنی بر سلول درمانی
در تحقیقاتی که در حال حاضر در حال انجام است، درمانهای مبتنی بر سلول درمانی نیز به عنوان یک گزینه درمانی برای پسوریازیس در نظر گرفته میشوند. این درمانها بهویژه برای کودکان با پسوریازیس شدید که به درمانهای دیگر پاسخ نمیدهند، در آینده میتوانند مؤثر واقع شوند.
-
مراقبتهای حمایتی و روانشناختی
در کنار درمانهای پزشکی، مراقبتهای حمایتی و روانشناختی برای کودکان مبتلا به پسوریازیس بسیار اهمیت دارند. پسوریازیس میتواند تأثیرات منفی زیادی بر اعتماد به نفس و کیفیت زندگی کودک داشته باشد، بنابراین مشاوره روانشناختی و حمایتهای عاطفی میتواند به کودک در مقابله با این بیماری کمک کند.
نتیجهگیری
پسوریازیس در کودکان یک بیماری خودایمنی است که میتواند تأثیرات زیادی بر پوست و روان کودک داشته باشد. علت بروز این بیماری معمولاً ترکیبی از عوامل ژنتیکی و محیطی است، که باعث افزایش تولید سلولهای پوستی و التهاب میشود. علائم پسوریازیس شامل پلاکهای قرمز و فلسدار، خارش و گاهی خونریزی است که میتواند به شدت زندگی کودک را تحت تأثیر قرار دهد. درمانهای مختلفی برای کنترل این بیماری وجود دارد، از جمله درمانهای موضعی مانند کورتیکواستروئیدها، آنالوگهای ویتامین D و مرطوبکنندهها، درمانهای نوری و سیستمیک. روشهای جدید مانند درمانهای بیولوژیک نیز به عنوان گزینههای مؤثر در دسترس هستند. علاوه بر درمانهای پزشکی، مراقبتهای روانشناختی و حمایتی نیز در بهبود کیفیت زندگی کودک اهمیت دارند. در نهایت، تشخیص بهموقع و درمان مناسب میتواند به کنترل علائم و بهبود وضعیت کودک مبتلا به پسوریازیس کمک کند.